作者:娄金丽 首都医科大学附属北京佑安医院 研究员/教授
审核:王立祥 中国人民解放军总医院第三医学中心 主任医师
中华医学会科学普及分会第十届主任委员
梅毒是一种由梅毒螺旋体引起的慢性传染病,主要通过性接触传播,也可通过母婴传播或血液传播。一旦怀疑感染了梅毒,及时进行专业的医学检查至关重要,以确保早期诊断和治疗,避免病情恶化及并发症的发生。下面将详细介绍梅毒的检查方法及其意义,旨在帮助读者更好地理解梅毒的诊断过程。
梅毒的检查大致可以分为两大类:病原学检查和血清学检查。病原学检查是指直接检测病原体的方法,如暗视野显微镜检查法、镀银染色法、PCR方法以及免疫荧光法等。这些方法能够提供直接的病原体证据,对于确诊梅毒具有重要意义。
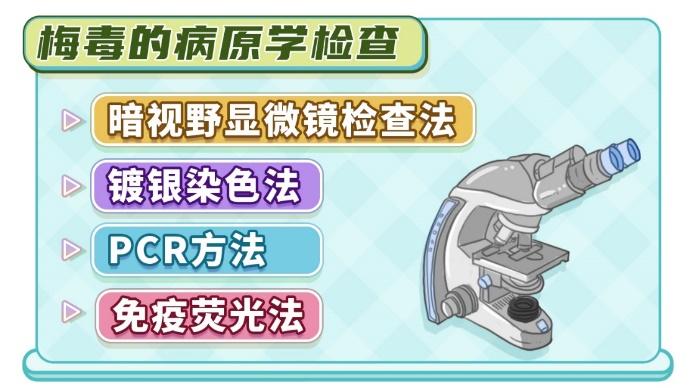
图1 原创版权图片,不授权转载
暗视野显微镜检查作为一种直接检测病原体的方法,在梅毒的诊断中占有重要地位。该技术利用特殊设计的显微镜,使标本中的螺旋体在暗背景下呈现明亮的轮廓,便于观察其形态和活动状态。然而,这种方法对取材的要求较高,尤其是在晚期梅毒或经过治疗后,由于螺旋体数量减少,检测难度会增加,有时可能需要多次、多部位取样才能获得准确的诊断。因此,即使初次检查结果为阴性,也不应轻易排除梅毒的可能性,必要时应结合其他血清学检查方法进行综合判断。
血清学检查则是通过检测患者血液中针对梅毒螺旋体的抗体来间接判断是否感染。血清学检查又分为非特异性梅毒螺旋体抗原的血清学试验和特异性梅毒螺旋体抗原的血清学试验。前者包括性病研究实验室试验(VDRL)、快速反应素环状卡片法试验(RPR)和甲苯胺红不加热血清试验(TRUST)等,这些试验主要检测的是机体因梅毒螺旋体感染导致的皮肤黏膜损伤后产生的非特异性抗体——反应素。后者则包括梅毒螺旋体明胶颗粒凝集试验(TPPA)、梅毒螺旋体血球凝集试验(TPHA)、酶联免疫吸附试验(ELISA)等,直接检测针对梅毒螺旋体特异性抗原的抗体。血清学检查因其操作简便、灵敏度高而被广泛应用于临床实践中。
值得注意的是,梅毒的血清学检查结果需要综合分析。例如,当特异性抗体检测结果为阴性时,还需进一步进行非特异性抗体RPR或TRUST试验,若两项结果均为阴性,则基本可以排除梅毒感染。若特异性抗体呈弱阳性,需考虑多种因素,如自身免疫性疾病等可能导致的假阳性结果,并结合RPR或TRUST试验结果进行综合评估。若特异性抗体与RPR或TRUST试验均为阳性,尤其是RPR或TRUST滴度较高时,可作为梅毒感染的确诊依据之一。
关于梅毒的诊断时间,通常认为感染后约3-4周,人体开始产生可检测到的特异性抗体,此时进行血清学检查较为适宜。然而,考虑到个体差异,建议在高危行为后至少等待3-4周再进行检查,并且在初次检查结果阴性的情况下,于2-3个月后再次复查,以确保诊断的准确性。此外,梅毒的诊断不仅仅依赖于实验室检查结果,还需结合患者的临床症状、体征及流行病学史等信息,由专业医生做出最终判断。
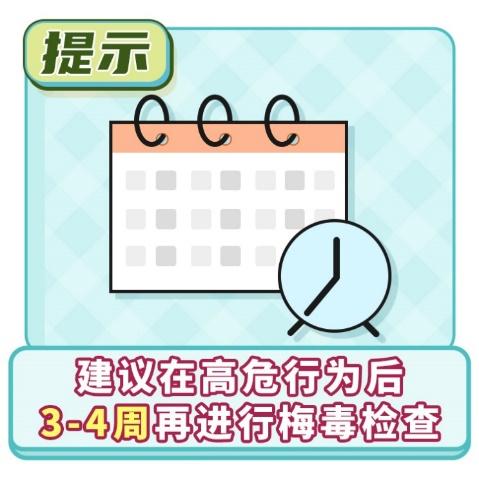
图2 原创版权图片,不授权转载
最后,关于梅毒抗体滴度的解读也需谨慎。RPR或TRUST等非特异性抗体的滴度反映了梅毒螺旋体在体内的活跃程度和对机体损伤的严重程度。然而,滴度也受到多种因素的影响,如治疗反应、复发等,故它是现症感染和药物疗效监测的指标。因此,在解读抗体滴度结果时,应结合患者的病史、临床症状和体征进行综合判断。







 扫码下载APP
扫码下载APP

 科普中国APP
科普中国APP
 科普中国
科普中国
 科普中国
科普中国